|
白细胞介素-6是胸部手术严重术后并发症的早期血浆标志物:一项随机对照多中心试验的拓展研究结果上海交通大学医学院附属瑞金医院 北部院区麻醉科
摘要 背景:术后并发症不仅给患者带来很大的痛苦,而且在经济上对患者也是一个很大的负担。虽然已经确定了很多预测因素,但仍不清楚围手术期炎性标志物水平是否与术后并发症的发生率相关。本研究旨在探讨开胸手术患者血浆单核细胞趋化蛋白-1(MCP-1)和白细胞介素-6(IL-6)升高与患者特征和术中生理参数的关系。其次探讨了单核细胞趋化蛋白-1和白细胞介素-6是否与术后并发症的发生率有关。该研究假设炎症标志物与术后6个月内并发症的发生呈正相关。 方法:这是最近的一项随机对照试验的子研究,该试验确定了地氟醚和异丙酚麻醉对胸部手术患者发病率和死亡率的影响。分别于单肺通气前、通气后30min、术后6h、术后第1、2d测定血浆中单核细胞趋化蛋白-1(MCP-1)和白细胞介素-6(IL-6)的含量,并记录术后6个月的并发症。采用混合线性模型分析单核细胞趋化蛋白-1(MCP-1)和白细胞介素-6(IL-6)水平的相关因素。采用Logistic回归模型和ROC曲线分析MCP-1和IL-6与术后并发症的关系。 结果:本研究共纳入460例患者,其中428例检测MCP-1和IL-6水平。MCP-1与手术时间呈正相关(P=0.016),而IL-6水平与肺部手术时间和侵袭性(胸腔镜楔形切除术或肺叶切除术与开胸肺叶切除术相比,P=0.005;胸腔镜楔形切除术或肺叶切除术与全肺切除术,P=0.021)均呈正相关。IL-6血浆峰值升高与术后至胸部手术后6个月的严重并发症(定义为Clavien-Dindo评分≥IVa级)的发生有关(P=0.006)。 结论:总而言之,这项研究揭示了与高MCP-1和IL-6值相关的因素。此外,IL-6升高似乎与术后严重并发症有关。IL-6监测可能有助于估计肺部手术术后患者围术期的风险。 背景 术后并发症影响重症监护病房(ICU)的持续时间和住院时间,也影响术后死亡率。因此,重要的是要更多地了解决定手术预后的围术期因素,例如胸部手术。术后炎症的影响因素和基于血浆标记物的预后预测可能有助于改善患者治疗,减少可避免的医疗费用。 术中和术后的炎症对组织修复至关重要。然而,过度的促炎反应和过度的抗炎反应都可能是有害的。手术和麻醉可以调节炎症反应。麻醉通过免疫调节可以有效地减少了心脏、肺、和肝脏等重要器官的损伤,达到脏器保护的作用。参与这种免疫调节的关键标志物是单核细胞趋化蛋白1(MCP-1)、C-C趋化因子配体2(CCL2), 和白细胞介素6(IL-6)。 炎症标志物,特别是单核细胞趋化蛋白-1(MCP-1)和白细胞介素-6(IL-6)的预后价值已经在以前的研究中进行了评估。术前单核细胞趋化蛋白-1的增加与各类心脏手术后急性肾损伤的发生率、不良结局、和死亡率相关。手术前和手术早期MCP-1水平升高与胰腺切除患者的不良生存有关。术前IL-6升高似乎是老年人术后精神错乱的主要危险因素,并且与较高的癌症复发率有关。 与术前的数值相似,肺移植后24小时MCP-1升高与移植物原发性功能障碍相关。在老年患者中,MCP-1升高与谵妄有关。此外,术后IL-6血浆浓度高的患者在心脏手术后30天和总体死亡率较高。 虽然有几个报告指出手术患者手术前后MCP-1和IL-6升高与不同的并发症和不良结局有关,但没有一项研究系统地评估过度炎症的预测因素,并探讨MCP-1和IL-6是否与并发症的发生率和严重程度相关。因此,本研究首先旨在探讨哪些因素与开胸手术患者术后早期MCP-1和IL-6的病程相关。在次要结果分析中,研究了这两个标记物的血浆水平是否与术后并发症有关。 方法 研究设计 这是一项比较两种不同麻醉方案的多中心随机对照试验(RCT)的子研究。这项研究得到了首席伦理委员会(苏黎世州伦理委员会,KEK-ZH IRB#2011-0092)的批准,并获得了所有参与试验的受试者的书面知情同意。这项试验是在临床试验网站(Clinicaltrials.gov)的患者入组之前登记的(NCT01452256,主要调查者:Beatrice Beck-Schimmer,登记日期:2011年10月14日)。在原多中心试验中,460名患者接受了单肺通气(OLV)的择期开胸或胸腔镜肺手术。他们在5个瑞士医疗中心(苏黎世大学医院、伯尔尼大学医院、巴塞尔大学医院、圣加伦州立医院和明斯特林根州立医院)随机接受异丙酚或地氟醚麻醉。这项研究是在2011年12月至2014年3月期间进行的。术后前6个月评价地氟醚或异丙酚麻醉方案对主要并发症发生的影响,按Clavien-Dindo评分进行分级。患者纳入标准健康状态为美国麻醉学家协会(ASA) I-III级,年龄在18岁到80岁之间。排除标准是对异丙酚过敏反应(证实或怀疑)、恶性高热、手术时应用环孢素、大剂量他汀类药物、口服类固醇(或停用<3个月)、严重肾损伤(肾小球滤过率<30mL/kg/min/1.73m2)、感染(C反应蛋白>20 mg/L、白细胞计数>10~4/μL或温度>37°C)、手术前后30天怀孕或打算怀孕、育龄妇女缺乏安全避孕措施。外科医生和病人对麻醉的类型被设盲;麻醉医生未被设盲。 Clavien-Dindo评分是对术后各阶段手术并发症进行分类的分级系统。虽然I级和II级并发症包括与需要药物治疗的正常术后病程有任何轻微偏差,但III级并发症需要手术、内窥镜或放射学干预。IV级是具有单器官(IVa级)或多器官(IVb级)功能障碍的危及生命的并发症。最后,死亡是V级事件。详细说明的评分标准如下
分别在术后第1、2天和出院当天进行术后住院访视。在6个月的随访中,评估了患者的电子病历,并由患者的家庭医生填写了调查问卷。根据Clavien-Dindo的分级由一名研究医生(用于电子病历)和家庭医生进行随访评估。问卷中对评分制度进行了说明。 围手术期血浆单核细胞趋化蛋白-1和白细胞介素-6水平的测定 所有患者均于单肺通气前(T1)、恢复双肺通气后30min(T2)、手术结束后6h(T3)、术后第1天(T4)、术后第2天(T5)这五个时间点采集血浆标本。样品保存在−80°C后分析。MCP-1和IL-6水平测定采用酶联免疫吸附试验(ELISA),均来自明尼阿波利斯研发系统公司(R&D Systems,Minneapolis,MN)。用生成的标准曲线计算细胞因子浓度。治疗患者的临床医生对细胞因子的测定被设盲的,血样的检查员对患者的治疗组也被设盲的。 影响开胸术后早期单核细胞趋化蛋白-1和白细胞介素-6产生的因素探讨 评估下列变量(患者特征、术中参数)与MCP-1和IL-6进程的潜在相关性:细胞因子基线水平、体重指数(BMI)、患者年龄、性别、ASA分级、患者手术侧是否患有相关的共病、是否使用胸段硬膜外导管、OLV和手术持续时间、手术类型(胸腔镜楔形切除术或肺叶切除术、开腹肺叶切除术和开放性肺切除术),以及手术麻醉类型。评估MCP-1和IL-6峰值值与任何严重并发症的发生率或发生的相关性,定义为6个月随访期内发生的Clavien-Dindo评分≥IVa。 统计分析 所有的统计分析都在R语言版本3.6.1(R基础统计计算,维也纳,奥地利)中进行。对于描述性统计,连续数据给出均值和标准差(SD),分类数据给出个数和比例;采用人均截距随机的线性混合模型(linear mixed models with random intercept per person)分析随时间重复测定的IL-6和MCP-1。所有混合模型都包含时间变量,以说明测量的纵向特征,并根据麻醉类型和基线细胞因子值进行调整。方法部分中提到的协变量与多线性混合模型中MCP-1和IL-6进程的关系被评估。在变量密切相关的情况下,存在潜在的多重共线性,使用Akaike的信息标准(AIC)来确定哪些变量更适合包含在模型中。这样,OLV持续时间被排除在混合线性模型之外,因为它与手术时间密切相关,而后者更受AIC青睐。采用Logistic回归模型分析单核细胞趋化蛋白-1(MCP-1)和白细胞介素-6(IL-6)与(任何或严重)并发症发生的关系。一个包含MCP-1或IL-6和任何一种结局定义的单变量模型在没有进一步调整的情况下被计算出来。 值得注意的是对Logistic回归结果(总共有4个不同的模型)进行Bonferroni校正,使其P值<0.0125表示显著性。对于所有其他分析,P值<0.05被认为是显著的。 排除了任何协变量缺失值的个体,导致了完整的病例分析(MCP-1模型中的410名患者,IL-6模型中的411名患者,Logistic回归模型中的所有患者)。由于缺失值的数量很少,因此没有进行多次推算。绘制了单核细胞趋化蛋白-1(MCP1)和白细胞介素-6(IL-6)峰值与严重并发症(≥、Clavien-Dindo分级IVa)的发生情况之间的ROC曲线。 结果 入组患者 在最初研究的460名随机患者中,排除了29名血浆MCP-1和IL-6分析样本缺失的患者。另外3名患者的样本由于样本处理过程中的技术错误而丢失。这导致了这项子研究的样本大小为428名患者。图1描述了详细信息;图2显示了MCP-1和IL-6值的原始数据。
图 1 图1。在地氟醚或异丙酚全麻下接受开胸手术的患者和血浆样本流量。IL-6代表白细胞介素6;MCP-1代表单核细胞趋化蛋白1。
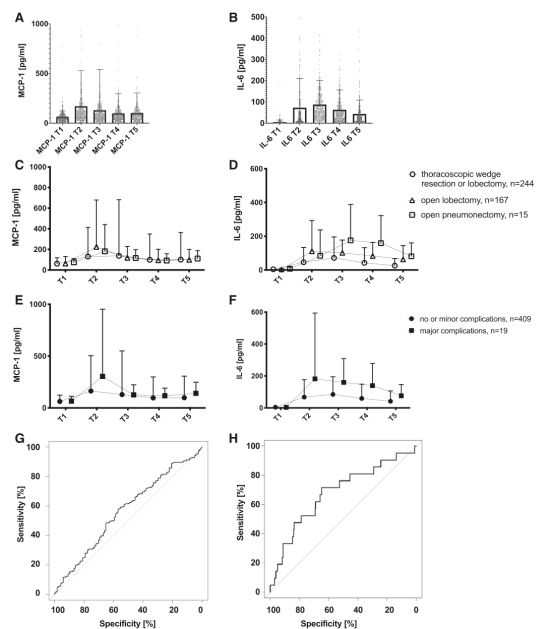
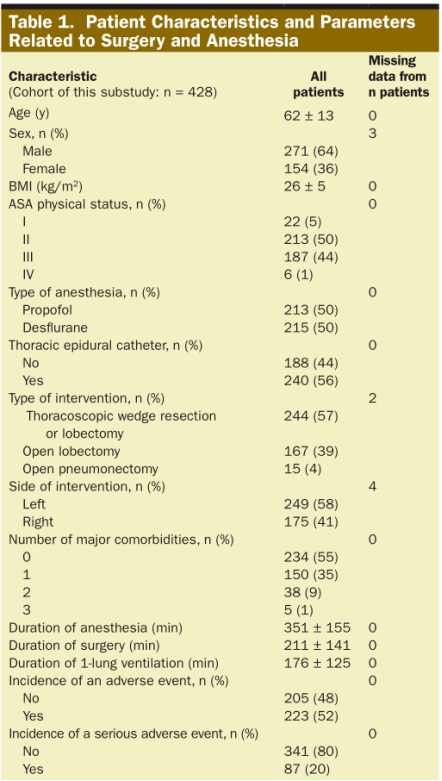
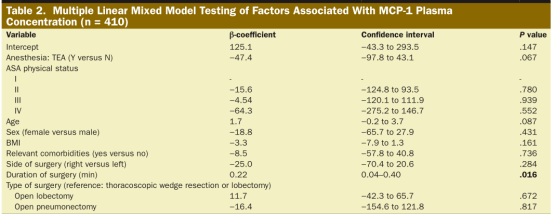
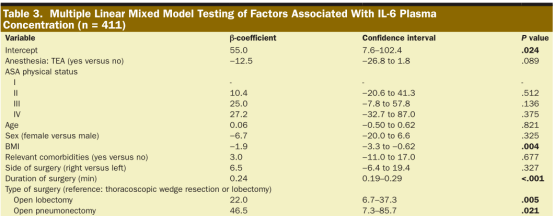
图 2 图2.单核细胞趋化蛋白-1(A)和白细胞介素-6(B)血浆浓度在T1-T5时间点的原始数据:1单肺通气前(T1)、复张后30min(T2)、手术结束后6h(T3)、术后第1天(T4)、术后第2天(T5)。圆点表示患者的个体数值。条形图和误差条表示平均值和标准差。对于MCP-1和IL-6,10和15个数据点在此图形的轴限制之外。胸腔镜肺楔形切除术或肺叶切除术(圆形)、肺叶切除术(三角形)和开胸肺切除术(正方形)患者的MCP-1(C)和IL-6(D)平均值。T1-T5代表不同的时间点:1单肺通气前(T1)、复张后30min(T2)、手术结束后6h(T3)、术后第1天(T4)、术后第2天(T5)。误差条是标准偏差。平均单核细胞趋化蛋白-1(E)和白细胞介素-6(F)值无并发症或轻微并发症(≤Clavien-Dindo评分IIIb,圈)和有重大并发症(≥Clavien-Dindo评分IVa,方块)。T1-T5代表不同的时间点:1单肺通气前(T1)、复张后30min(T2)、手术结束后6h(T3)、术后第1天(T4)、术后第2天(T5)。误差条是标准偏差。血浆IL-6浓度胸外科术后并发症(Clavien-Dindo评分≥I)(G)和主要并发症(≥IVa)之间的ROC曲线(H)。IL-6白细胞介素6;MCP-1单核细胞趋化蛋白1;ROC受体工作特性。 患者和手术特点 患者平均年龄62±13岁,其中36%为女性,64%为男性。患者的麻醉相关风险估计为ASA分级I级占5%,ASA II级占50%,ASA III级占44%,ASA IV级占1%。在纳入时,使用了ASA评分标准,但负责的麻醉医师在研究纳入后根据患者实际情况对分类进行调整。在包括术后阶段在内的6个月随访中,52%的患者发生不良事件,20%的患者发生严重不良事件。完整的患者、手术和麻醉特征如表1所示。
表格 1数据以平均值±标准差或n(%)表示。缩写:ASA,美国麻醉学家协会;BMI,体重指数。 与胸外科手术后MCP-1 或 IL-6 程相关的因素 关于 MCP-1,只有较长的手术时间与较高的 MCP-1 水平相关。多元线性混合模型的完整结果如表 2 所示。
显示了人均随机截距的线性混合模型的结果。该模型包含时间变量以说明测量的纵向特征,并根据麻醉类型和基线细胞因子值进行调整。不包括证明多重共线性的协变量。 MCP-1 的测量单位为 pg/mL。显着值 (P < 0.05) 以粗体字表示。 对于 IL-6,BMI、手术持续时间和手术的侵入性(胸腔镜楔形切除术或肺叶切除术与开放式肺叶切除术与开放性肺切除术)与随时间变化的血浆 IL-6 水平显著相关,图 2。混合线性模型如表 3 所示。
显示了人均随机截距的线性混合模型的结果。该模型包含时间变量以说明测量的纵向特征,并根据麻醉类型和基线细胞因子值进行调整。不包括证明多重共线性的协变量。 IL-6 以 pg/mL 为单位测量。显着值 (P < .05) 以粗体字表示。 单核细胞趋化蛋白-1和白细胞介素-6峰值与开胸手术后并发症发生的关系 在Logistic回归模型中,单核细胞趋化蛋白-1的峰值与所有并发症的发生(根据Clavien-Dindo分类≥1)或并发症的严重程度之间没有相关性。对于IL-6,在Logistic回归模型中没有证据表明IL-6峰值与术后前6个月内任何并发症的发生有关(Clavien-Dindo分级≥1)。探索性ROC曲线仅显示非常有限的作用(曲线下面积[AUC]:0.57,95%可信区间[CI],0.51~0.57)。然而,在Logistic回归模型(OR:1.295%CI,1.04-1.37;P值=0.006)和探索性ROC(AUC0.68(95%CI,0.55-0.68))中发现了与Clavien-Dindo Iva级或更高级别并发症相关的有力证据,如表4和图2所示。术后主要并发症发生的中位时间为16天(四分位数范围,3-73天)。 显示了每人随机截距的线性混合模型的结果。该模型包含时间变量以说明测量的纵向特征,并根据麻醉类型和基线细胞因子值进行调整。不包括证明多重共线性的协变量。 IL-6 以 pg/mL 为单位测量。显着值 (P < .05) 以粗体字表示。 讨论 这项研究的结果是基于在接受胸部手术的患者中进行的临床试验。手术时间与单核细胞趋化蛋白-1和白细胞介素-6的值有明显的相关性。此外,IL-6与BMI呈负相关,与胸部手术类型的侵袭性呈正相关。此外,在6个月的随访中,IL-6对指示单个或多个器官功能障碍或死亡的IV级和V级并发症有预测作用。 在胸外科手术中,使用单肺通气允许选择性地隔离手术肺是必要的。然而,手术侧的OLV与缺氧和缺血有关,随后是一种特征明确的缺氧和缺血后再灌注损伤。大量的内源性细胞因子和趋化因子相互作用放大了炎症反应。 众所周知,各种环境下的创伤和手术都会显著影响免疫炎症反应。最初的创伤或手术造成的组织损伤会导致无法预防的炎症级联反应的发生。在胸科手术中, IL-6与临床相关因素有明显的相关性,而单核细胞趋化蛋白-1与临床相关因素无明显相关性。Kaufmann等人进行的一项较小规模的研究与 该研究 的发现一致 , 在胸部手术后前30天内有肺、肾、心脏或神经系统并发症的患者,术后可检测到较高的IL-6水平。 与 Kaufmann 等人的研究 不同 , 该研究的结果表明较高的术后 IL-6 水平与并发症的风险无关,但与严重并发症的风险相关,定义为Clavien-Dindo 分级≥IVa。关于 测量理想 时间 点 ,Kaufmann 等人 建议在伤口闭合时或 24 小时后进行测量。考虑到所有患者的 IL-6 峰值(图 2D), 研究 结果表明,严重并发症患者的 IL-6 早在再通气后 30 分钟 即达到了峰值 (图 2F)。总体而言,30% 的患者在再次通气后 30 分钟达到峰值,51% 的患者在伤口闭合后 6 小时(手术结束后)达到峰值。由于这些发现, 作者 认为包括术前 IL-6 测定 在内的重复测量可能是有用的。如果这不可能,该研究作者建议在手术结束后 6 小时测定 IL-6。ROC 曲线(图 2G,H)表明 IL-6 峰值提供了一些关于主要术后并发症发展的信息。鉴于目前的数据,不能完全回答,时间点、IL-6峰值的绝对值,还是两者的结合与术后主要并发症的发展最相关 。 在其他分析中,没有发现 MCP-1 和 IL-6 值增加与特定器官系统相关并发症的发展之间存在明确关系的证据。 一个有趣的发现是 IL-6 血浆水平与 BMI 呈负相关。这一发现与之前的研究一致。Mica 等人将较高的 BMI 与多发伤患者的全身炎症反应 (SIRS) 和败血症的发生率降低相关联。研究小组发现,接受减肥手术的高 BMI 患者术后并发症较轻。其他合并症,如 ASA分级 II 至 IV 所示,与当前研究中的血浆 IL-6 水平无关。 在当前研究中,胸硬膜外麻醉 (TEA) 与较低的 IL-6 水平无关。这与将 TEA 与结肠手术后炎症反应减少联系起来的早期研究形成对比。肺和结肠手术的不同性质可能解释了这种差异。 研究者之前的大型多中心 RCT 研究中,使用挥发性地氟醚或静脉丙泊酚的 2 种不同麻醉方案与肺部手术后主要并发症的发生率无关。与这一发现一致,本次研究表明没有证据表明麻醉方案(地氟醚与丙泊酚)和 MCP-1 或 IL-6 的血液浓度之间存在相关性。虽然地氟醚和丙泊酚麻醉之间的全身炎症标志物没有差异,但早期关于肺部手术中各种麻醉方案的临床试验清楚地描述了挥发性麻醉下局部炎症的减少, 这一现象也已在体外进行了描述。暴露于各种挥发性麻醉剂可降低肺泡上皮细胞 (AEC) 中的几种炎症标志物。此外,一项对接受肺部手术的患者进行的临床研究显示,在存在七氟醚的情况下临床结果更好。 重要的是,在以前的研究中,炎症标志物在支气管肺泡灌洗液 (BAL) 中测量,而不是在血浆中测量。因此,在更大的血容量中细胞因子被稀释后,肺泡内局部 IL-6 产生的差异可能不一定转化为全身可检测的差异。 Clavien-Dindo 并发症 IV 级及以上对患者术后的病程有重大影响。在附加分析中,很明显,在术后前 30 天内观察到 52% 的单器官和多器官衰竭并发症。该患者群体发生主要并发症的中位时间为 16 天(四分位距,3-73 天)。这意味着对于大多数患者来说,需要更多的费用留在中期照护或 ICU。先前的研究表明,较低的并发症发生率可以降低医疗保健成本。 问题仍然存在,应如何解决围手术期血浆 IL-6 水平升高的患者。一种方法可能是集中抗炎治疗,尽管这可能只是对症干预。另一个考虑是仔细监测这些患者。更频繁地访问并确定相应的实验室值——也可以选择远程交互——可能允许在医院或患者出院后及早发现器官衰竭。 必须强调本研究的一些局限性。首先,测试的 MCP-1 和 IL-6 是炎症期间细胞因子和趋化因子复杂网络中的 2 个单一生物标志物。对单个标记的隔离研究最终将与免疫调节系统内相互作用的更复杂的观点并不一致。其次,目前的研究评估了炎症标志物与结果之间的关系。但是,无法使用该研究设计评估两者的因果关系。以探索性方法评估结果的决定因素,主要是因为事件的数量很少。这些发现必须在前瞻性试验中得到证实。第三,没有记录临床医生对并发症发展的判断。了解临床情况是否对早期发现并发症具有相似的敏感性会很有趣。 总之,这项前瞻性随机研究揭示了快速手术和微创肺部手术与低 MCP-1 和 IL-6 水平之间的关系。反过来,低 IL-6 水平与更低的器官衰竭和死亡率相关。 IL-6 监测可能有助于肺手术围术期的风险评估,从而更关注于对 IL-6 水平较高的患者进行集中抗炎治疗。 点评 术后并发症不单给患者带来巨大的痛苦,也是影响手术病人重症监护病房(ICU)的持续时间和住院时间的主要因素,之前很多研究也提示了术后并发症与手术预后不良及术后死亡率增高直接相关。早期预测术和控制后并发症的高危因素可以降低围术期的风险和死亡率,同时也减少了医疗成本的增加。围术期过度的促炎反应和过度的抗炎反应都可能导致不良预后。而手术和麻醉中适当的免疫调节是围术期脏器功能保护的重要因素,通过免疫调节这种免疫调节的关键标志物是单核细胞趋化蛋白1(MCP-1)、C-C趋化因子配体2(CCL2), 和白细胞介素6(IL-6)。虽然已有很多研究提示手术前后MCP-1和IL-6升高与不同的并发症和不良结局有关,但没有一项研究系统地评估过度炎症的预测因素,并探讨MCP-1和IL-6是否与并发症的发生率和严重程度相关。该研究按Clavien-Dindo评分进行分级,评价了术后前6个月地氟醚或异丙酚麻醉方案对主要并发症发生的影响,探讨了与开胸手术患者术后早期MCP-1和IL-6升高的相关因素。在次要结果分析中,研究了这两个标记物的血浆水平与术后并发症相关性,发现了快速手术和微创肺部手术与低 MCP-1 和 IL-6 水平之间相可能相关,而低 IL-6 水平与更低的器官衰竭和死亡率相关, IL-6 监测可能有助于肺手术围手术期的风险评估。但仍需要进一步的前瞻性研究来证实两者间的因果关系。 该研究的结果有助于加强我们对于围术期免疫水平异常的患者的关注,以利于早期发现一些严重并发症和器官功能的变化,同时也提示了围术期早期抗炎治疗对于预防术后严重并发症的重要性。 陈黎雄等编译董榕审校 (仅供医学专业人士参考) |